‘Oh nee, daar gaat mijn laatste bed’
St. Antonius Ziekenhuis in COVID-tijden
Hoe bereidt een ziekenhuis zich voor op de tweede golf COVID-19? In het St. Antonius Ziekenhuis in Nieuwegein heeft men lessen getrokken uit de eerste golf. “Al zijn we nu beter voorbereid dan toen; we hopen het nooit meer mee te maken.”
Tekst: Adri van Beelen | Beeld: Hans Oostrum Fotografie

Restanten van de recente geschiedenis zijn zichtbaar en tastbaar: in de gangen van het St. Antonius Ziekenhuis in Nieuwegein zijn eind juli de houten schotten van de sluizen nog aanwezig. De tijdelijke toiletten voor het personeel staan er nu een beetje verlaten bij, maar ze kunnen binnen no-time weer in bedrijf worden genomen. Aan de muur bij de hoofdingang hangen schilderijen van medewerkers met mondmaskers en spatschermen; de helden van de zorg worden ook hier geëerd. Op de gang van de ic is een soort wall of fame, met foto’s van iedereen die tijdens de crisis meehielp –een ontroerend beeld.

De ‘COVID-ellende’ heeft saamhorigheid in ziekenhuizen teweeggebracht. Immers, iedereen moest nog meer op elkaar kunnen vertrouwen, vooral op die dagen en momenten waarop de moed hen in de schoenen zonk en het spreekwoordelijke water tot aan de lippen stond. Internist/intensivist Arend Jan Meinders voelt het nog steeds. “Ik weet nog dat ik ’s nachts wakker lag omdat we nog maar één COVID-19-bed vrij hadden. En toen ging de telefoon bij mijn collega en ik dacht: ‘Oh nee, daar gaat mijn laatste bed!’ Het waren dagen waarop we steeds dachten: halen we de volgende ochtend nog wel?”

Dat gold ook voor ic-verpleegkundige en kwaliteitsmedewerker Janneke Rijkaart. “We hadden natuurlijk nooit eerder zoiets meegemaakt”, zegt ze. “Het paradoxale is dat je hoopt het nooit meer mee te maken, maar tegelijkertijd is het een van de bijzonderste periodes uit mijn carrière geweest. Samen met collega’s intensief optrekken, samen voortdurend de schouders eronder.”
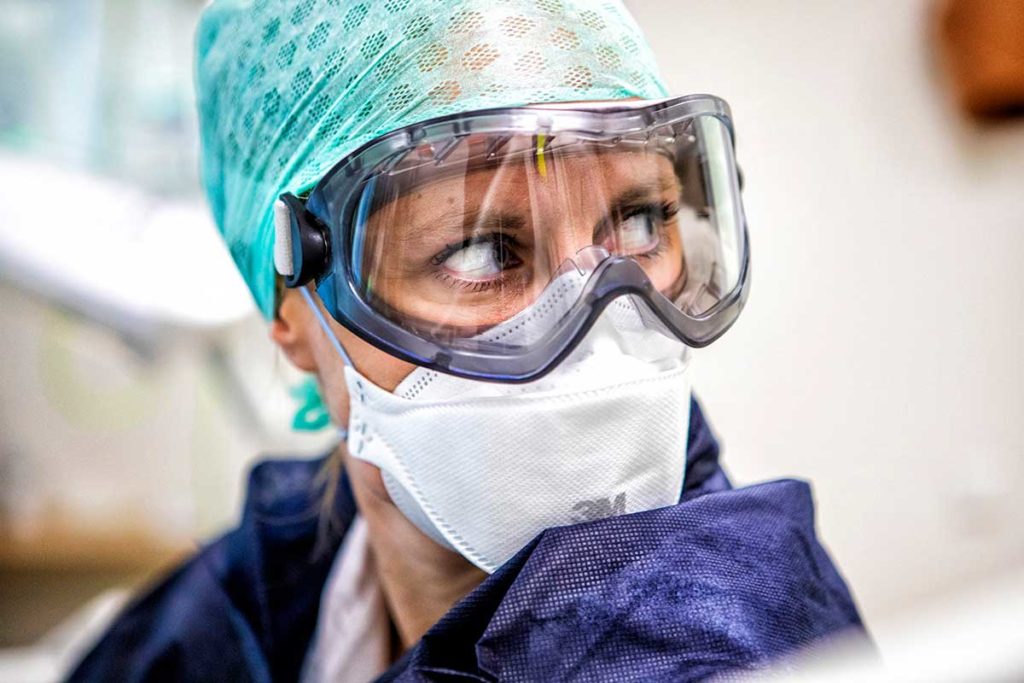
De impact van de crisis op het personeel is groot geweest. “Toen het ergste was weggeëbd, kwamen de emoties los”, vertelt Rijkaart. “Sommige collega’s braken. Die hadden alles gegeven en waren over hun grenzen heen gegaan. Meer diensten gedraaid dan ze eigenlijk konden, steeds overgewerkt. Nu waren ze opgebrand. De opvang en begeleiding was geweldig, nog steeds, maar ik maak me wel zorgen over hoe het zal gaan als er nog een keer zoiets gebeurt.”
‘Toen het ergste was weggeëbd, kwamen de emoties los’
Een enorme tegenslag in die periode was dat een collega-verpleegkundige ziek werd en op de afdeling overleed. Rijkaart: “Dat heeft veel impact op ons gehad. Dit hoop je nooit mee te maken, je doet er alles aan om het te voorkomen. En dan gebeurt het toch. Er heerste een gevoel van onmacht en verslagenheid. Het komt allemaal zo ontzettend dichtbij.”
Bij de voorbereiding op een tweede golf kan men lessen trekken uit de eerste. “Bij de eerste golf wisten we natuurlijk niet hoe het allemaal zou gaan”, zegt Larissa Veldhuis, afdelingshoofd ic/mc van het St. Antonius Ziekenhuis. “We zagen het allemaal wel vanuit het buitenland op ons afkomen, maar we hadden geen idee hoe erg het hier zou worden. De echte voorbereidingen begonnen pas toen de situatie in Noord-Brabant verslechterde. En toen hebben we heel snel geanticipeerd. We liepen hier als het ware steeds voor de troepen uit. We gingen al snel bij elkaar zitten: het gehele MT, de intensivisten, de verpleegkundigen. En we waren de COVID-opmars telkens een stapje voor door tijdig aanpassingen te doen in bouwkundige zaken, de roostering en de werkwijzen. De medewerkers zagen al schotten en sluizen in de gangen verrijzen, terwijl ze nog dachten: wat zijn ze eigenlijk aan het doen?”

COVID-19 was iets nieuws. Internist/intensivist Meinders kan de ziekte niet echt met iets vergelijken wat hij als arts eerder heeft gezien. “Mensen glijden van de ene crisis in de andere crisis. En dan die opvallende acuutheid van het beeld. Patiënten gaven zelf aan dat het nog wel aardig met hen ging, terwijl ze bloedwaardes hadden die je bij een normale pneumonie niet zou accepteren.”
Ic-verpleegkundige Rijkaart vergelijkt een COVID-19-patiënt met iemand die een sepsis heeft of een ernstige pneumonie. “Maar het is toch niet helemaal hetzelfde. Bij COVID-19 is het ziekteverloop heel grillig met vaak een afwijking in de bloedstolling, en er treden allerlei complicaties op, vooral nierfalen. Als de nierfunctie is aangetast, moeten we Continue Veno Veneuze Hemofiltratie (CVVH) toepassen, een vorm van dialyse.”
Buddy’s
Er ligt eind juli nog maar één COVID-19-patiënt op de afdeling. Heel wat anders dan enkele maanden geleden tijdens de top van de crisis. Vandaag gaat Rijkaart haar collega Enny Noordzij assisteren bij de dagelijkse verzorging van deze patiënt. En hoewel ze inmiddels veel routine heeft opgedaan in het omkleden voor de sluis naar de kamer, is ze er toch nog even mee bezig. Ze wordt daarbij geholpen door een van de omkleedbuddy’s die nu nog steeds op de afdeling aanwezig zijn.
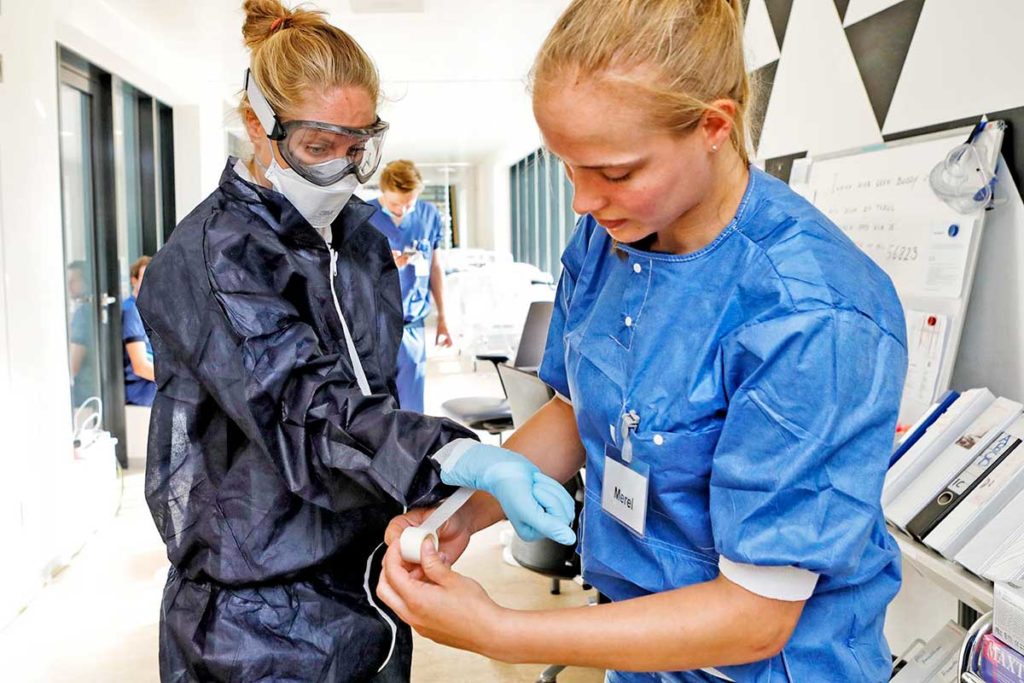
De buddy’s zijn bijvoorbeeld studenten van zorgopleidingen, stewardessen (voor wie het reguliere werk is weggevallen) en mensen uit de horeca. Zonder hun hulp zou het bijna onmogelijk zijn geweest om iedereen de zorg te geven die hij nodig had, vertelt Rijkaart terwijl ze in een blauwe isolatieoverall wordt gehesen. Zowat alles van het lichaam wordt bedekt. Haar pasje, normaal gewoon aan een draadje, wordt nu met een open kousje op de onderarm gefixeerd, waaroverheen dan weer de overall gaat zodat ze alleen maar haar arm voor een lezer hoeft te houden om toegang te krijgen.
‘Zonder buddy’s zou het bijna onmogelijk zijn geweest om iedereen de zorg te geven die hij nodig had’
Eenmaal binnen legt Rijkaart zich met Noordzij helemaal toe op de verzorging van de patiënt. Geen haastwerk, alles wordt zorgvuldig gedaan. “Dat was ook zo tijdens de crisis”, zegt Rijkaart: “De keuze voor de ic maakte ze onder meer vanwege het onvoorspelbare karakter van het werk en het klinisch redeneren. Over beide zaken kan ze sinds het afgelopen voorjaar volop meepraten. Het is nog steeds werk dat ze het liefst doet. Maar ze houdt wel haar hart vast voor de toekomst. “Er moeten echt verpleegkundigen bij, anders loopt het vast.”
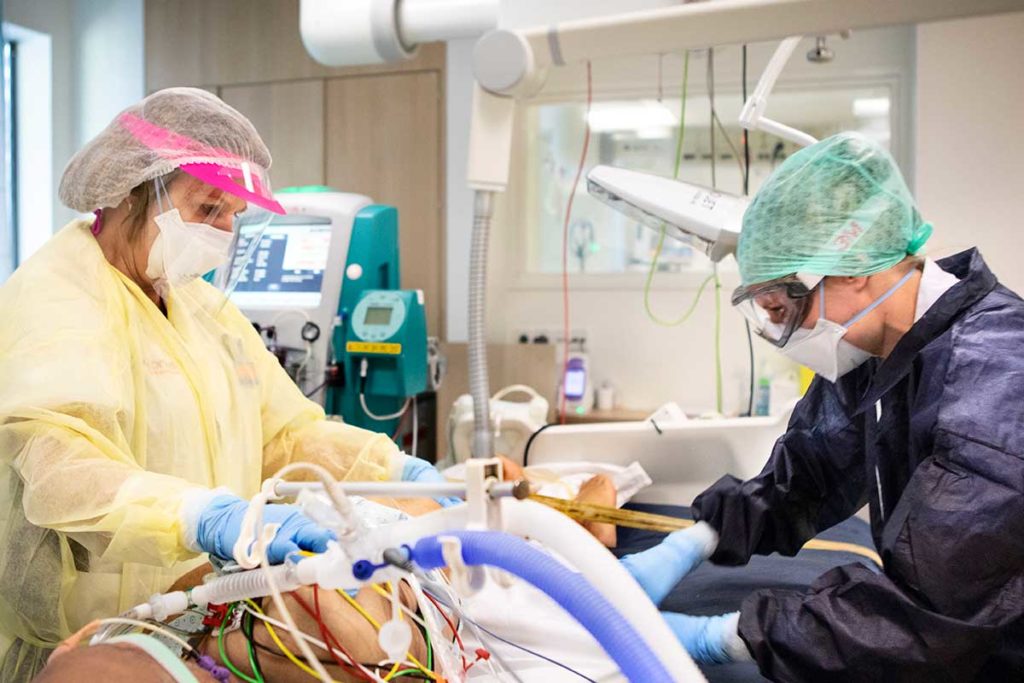
Dit is ook wat Veldhuis en Meinders zorgen baart. “We hebben sowieso al een structureel personeelstekort in de zorg”, zegt Veldhuis. ‘Maar het probleem is alleen maar groter geworden. Misschien is er nog wat wel winst te halen uit een betere spreiding van COVID-19-plekken over het land.”
Dit zijn mijn handen
Op Rijkaarts blauwe disposable handschoenen heeft een omkleedbuddy met zwarte stift gezichtjes getekend. “Dat wil zeggen dat ik ze nu als mijn gewone handen moet beschouwen”, zegt ze. “Daaroverheen komen weer andere handschoenen. Een dubbele bescherming dus.”

Om met elkaar te kunnen communiceren, gebruiken de verpleegkundigen portofoons. En ook op het probleem van de communicatie met de familie is wat gevonden: videobellen via een smartphone of een iPad. De verpleegkundige belt dan met de familie en houdt het device bij de patiënt. “Door videobellen kan er dan toch contact zijn. Maar het is niet ideaal”, aldus Rijkaart, “want je zit er als verpleegkundige altijd tussen.”
Na de verzorging van de COVID-patiënt gaat Rijkaart weer de kamer uit. “Gaat het lukken met uitsluizen?”, vraagt een van de buddy’s. Maar Rijkaart doet dat routineus. Masker, bril, handschoenen en overall deponeert ze in een container. Pas als ze helemaal klaar is, gaat de deur naar de gang open. Het motto is: beschermd naar binnen en schoon naar buiten.

Kritische noten
Aan het einde van de ochtend heeft Rijkaart in haar functie als kwaliteitsmedewerker met vijf teamhoofden een overleg waarin de inzet van verpleegkundigen van de andere ziekenhuisafdelingen wordt geëvalueerd. Waar het aan de ene kant een positief effect heeft gehad, zijn er aan de andere kant ook kritische noten te kraken. Rijkaart: “Je kunt algemene verpleegkundigen natuurlijk niet zomaar mee laten helpen. Zij hebben scholing, begeleiding en uitleg nodig. Tijdens de crisis kwamen medewerkers van de ok en de PACU/Recovery hier helpen. Zij hebben ook verstand van beademen. Maar de druk die daardoor op de reguliere zorg ontstond, willen we geen tweede keer meer. En met alleen ic-verpleegkundigen red je het in tijden van COVID ook niet. Dus moet je komen tot een goede balans tussen COVID-zorg en reguliere zorg.”
Op de ic van het St. Antonius Ziekenhuis in Nieuwegein waren 88 patiënten met COVID-19 opgenomen. Op het dieptepunt van de crisis lagen er 31 COVID-19-patiënten naast de reguliere ic/mc-patiënten.
COVID-19-cijfers algemeen
- In Nederland is (eind juli) bij meer dan 30.000 mensen tussen de 18 en 69 jaar COVID-19 vastgesteld. Van hen werkt meer dan de helft (57 procent) in de zorg. Van alle overleden 18- tot 69-jarigen werkte 1,6 procent in de zorg.
- Het aantal ic-bedden gaat landelijk omhoog naar 1.350. In totaal zijn er bijna 3.838 ic-verpleegkundigen (parttime en fulltime). Voor uitbreiding naar 1.350 ic-bedden zijn ruim 300 voltijdsbanen extra nodig: 406 ic-verpleegkundigen.
- Op gewone verpleegafdelingen moeten er naar schatting 1.300 bedden bij komen.
- Er zijn ongeveer 3.800 ondersteuners nodig (deels verpleegkundigen en deels niet-verpleegkundigen die vooral op verpleegafdelingen werken).
- Er moet snel uitgebreid kunnen worden naar 1.700 ic-bedden. Daarvoor zijn 1.726 extra ic-verpleegkundigen nodig en circa 4.800 extra ondersteuners.
COVID-centra
Bij een tweede golf gaat het ziekenhuis werken met een goed systeem van ondersteunend verpleegkundigen, legt Veldhuis uit. “We gaan die mensen beter voorbereiden. Daarmee is winst te boeken. Verder hebben we al een bestaande overlegstructuur zodat we heel snel kunnen schakelen en kunnen opschalen. Daarnaast zijn veel logistieke zaken al aanwezig. We beschikken inmiddels over de ruimtes die we heel snel weer kunnen inrichten.”

Meinders vraagt zich of de landelijke verdeling van de capaciteit niet anders kan. “Ik denk aan gecentreerde COVID-19-zorg in grotere centra. Een soort calamiteitenhospitalen, maar dan alleen voor COVID-19. Grotere ziekenhuizen met grotere ic’s kunnen nu eenmaal makkelijker uitbreiden.”
Dat de overheid heeft besloten het aantal ic-bedden op te hogen naar 1.350 is nog lang geen garantie voor goede zorg. Veldhuis: “We kunnen immers geen blik ic-verpleegkundigen opentrekken. En de huidige ic-verpleegkundigen staan er iets anders in. Hun inzet was echt meer dan 100 procent, maar de effecten werden later merkbaar. Mensen krijgen er last van, kunnen ’s nachts niet slapen. Deze mensen gaan anders een tweede golf in. Die maken nu andere keuzes. Die nemen zich voor beter voor zichzelf te zorgen. En niemand geeft hen ongelijk.”
‘Er moeten echt verpleegkundigen bij, anders loopt het vast’
Meinders vindt dat de overheid zich rijk rekent. “Als de tweede golf net zo ernstig is als de eerste golf, dan denk ik dat al die huidige rapporten weinig effect hebben en we helaas gewoon in dezelfde puinhoop terechtkomen.
Maar laten we hopen dat ik het fout heb.” Meinders en Veldhuis geven ondanks de problemen alle credits aan het team, de verpleegkundigen voorop. Meinders: “De sfeer is nog nooit zo goed geweest. Nee, wij hoeven niet meer de hei op, want deze crisis werkte wat dat betreft beter dan welke teambuilding dan ook!”





2 reacties
Ongelofelijk indrukwekkend.
Marianne Fleur
4 september 2020 / 10:22Ik heb sowieso hele goede ervaringen met dit ziekenhuis (als patiënt) maar wat een geweldig en haast ontroerend verhaal! Geeft een perfecte kijk op de impact van COVID-19 op een ziekenhuis organisatie.
Compliments!
Roelof Jan Mulder
roelof jan Mulder
4 september 2020 / 14:30